
診療科・部門案内
| 担当医 | 鈴木義久 医師 |
|---|---|
| 外来 | 顔面神経麻痺再建外来(第2・4木曜日) |
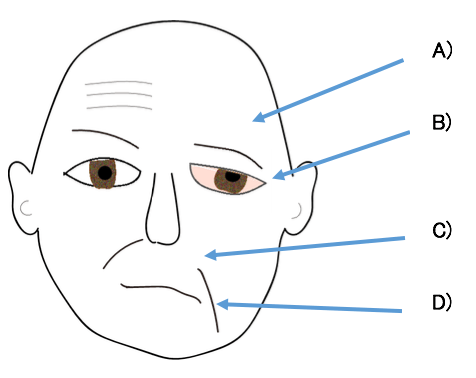
顔面神経は主に顔の表情を作る筋肉(表情筋)の運動を支配している神経です。
顔面神経は側頭枝、頬骨枝、頬筋枝、下顎縁枝の4つに分かれており、麻痺すると多彩な症状が現れます。全部の神経の枝が麻痺する場合と、ある部分だけが麻痺する場合があります。
笑いの再建については、自然回復の可能性がある場合は、麻痺後1年程経過した後再建を検討します。自然回復の可能性が低い場合には、麻痺からの経過時間が短い程顔面の筋肉が萎縮しないため、早期から積極的な手術を行っていきます。
兎眼による角結膜炎を生じている場合には失明の可能性があるのでなるべく早く手術を行うことが肝要です。当科では、兎眼により結膜充血や角膜潰瘍が生じた場合には角膜知覚の再建術も行っている全国的にも数少ない施設です。この手術により病的共同運動に対してまぶたが閉じる動き(不随意の閉瞼運動)を弱くすることが可能です。
側頭枝の麻痺により眉毛が健側より下がります。眉毛頭側の余剰の皮膚を切除します。
しかし、健側のように眉毛は動きませんので、眉毛を挙上するような表情や目を閉じたときには左右差がでます。
大腿筋膜を採取し、頬部の皮下に移植し鼻唇溝(ほうれい線)、口唇を吊り上げます。
上眼瞼も眉毛の下垂により下がってきますので余剰の皮膚を切除します。
下眼瞼も頬部の下垂により外反しますので耳介軟骨や大腿筋膜を移植して吊り上げます。
眼瞼を閉じる眼輪筋麻痺により眼が閉じられない状態(兎眼)があるときには下眼瞼のつり上げと共に上眼瞼の調整も必要になることがあります。
側頭筋移行術:兎眼となった場合に側頭筋の一部を上下眼瞼に移動し閉瞼させる方法です。
神経血管をつけて薄筋や広背筋を移植し、健側の顔面神経や舌下神経、三叉神経などと縫合します。
神経を縫合した部位から新しい神経が目的組織に伸長して初めて機能が回復しますので、手術から回復するまで一年以上かかることもあります。
また顔面神経は複雑な顔の表情を作る、数多い筋肉を支配する神経が束になっていますので、それらを正確に一本一本繋ぐことは不可能です。従って、手術後うまく動きが回復しても、意図した表情にならない場合がほとんどです。運動が回復してきたら鏡を見ながら表情を作る練習(リハビリテーション)を行うことが重要になります。