
診療科・部門案内
当院は日本脊椎脊髄病学会指導医が常勤し、脊椎脊髄疾患に対する外科的治療に積極的に取り組んでまいりました。当科ではおもに手術治療を行っており、最近の10年間で2000例を超える脊椎脊髄手術の実績があります。保存治療(リハビリテーションや投薬など手術以外の治療)の適応と診断される患者さんに対しては、地域医療科と連携して近隣の先生方に紹介のうえ、最適な治療が受けられるようお願いしています。
良好な手術成績を得るには適切な診断がもっとも大切です。MRIなどの画像所見のみならず、患者さんをよく見て触わって把握することができる神経学的所見も重要視しています。脳疾患や脊髄神経自体の変性疾患、血管性疾患などが原因のこともありますので、必要な際には脳外科や神経内科、循環器内科も受診していただき、適切な診断に導くよう心がけています。
当院での脊椎脊髄手術は、個々の病態に応じて最小侵襲手術から広範囲脊椎骨盤矯正固定術に至るまで幅広く施行しています。また、上位頸椎手術や脊髄腫瘍摘出術など、難易度が高く、高度な技術を要する手術も積極的に行っています。たとえ同じ疾患であっても、おのおのの患者さんの病態は決して画一なものではありません。痛みやしびれ、麻痺の範囲や程度、背骨の変形や変性の程度の違いに加えて、年齢や活動性、職業といった生活背景も異なりますので、それぞれの方に最適な手術治療法を提案して実践することがとても重要と考えています。当科では手術用顕微鏡はもとより、必要に応じて脊椎ナビゲーションシステム、術中脊髄神経モニタリングなどの最新鋭の手術機器を駆使し、常に安全で確実性の高い手術を施行するように心がけています。その結果、大部分の症例で合併症なく良好な手術成績が得られています。
| 頚椎疾患 | |
|---|---|
| 腰椎疾患 |
|
| 胸椎疾患 |
|
| 脊椎全般 |
|
加齢によって生じる頚椎の変性(骨棘形成、椎間板の膨隆、靭帯の肥厚など)に頸椎の不安定性、軽微な外傷などが加わって脊髄神経が圧迫されることによって発症します。症状は、手指の痺れや動かしにくさ(書字、箸使い、ボタンがけがしにくいなど)で始まることが多く、進行すると胸やお腹の締め付け感、足の痺れやつっぱり感、歩行時のふらつき感、尿が出にくいなどの症状が生じます。
頚椎の椎体と椎体に存在する組織である椎間板が突出または脱出し、脊髄や神経根を圧迫することによって発症します。症状は左右どちらかの首から肩、腕にかけての痛みやしびれで始まることが多く、進行すると頚椎症性脊髄症と同様に、手指の動かしにくさや足の痺れやつっぱり感、歩行時のふらつき感、尿が出にくいなどの症状が生じます。
頚椎椎体の後面、脊髄の前面にある後縦靭帯が骨化して脊髄を圧迫することによって発症します。日本をはじめアジア人に多く遺伝的要因があるといわれていますが明確な原因は未だ不明です。症状は頚椎症性脊髄症と同様です。画像上、靭帯骨化が存在するからといって必ず症状が出るわけではありません。
第1頚椎(環椎)が第2頚椎(軸椎)に対して前方にずれる病態です。関節リウマチに伴うことが多いですが、外傷を契機に発症することもあります。症状は後頭部を中心とした痛みですが、脊髄の圧迫が生じると手足のしびれや呼吸機能低下をきたすこともあります。
頚椎のすべりや不安定症は、基礎疾患のない方でもみられますが関節リウマチや血液透析歴が長い方、アテトーゼ型脳性麻痺の患者さんなどで生じやすい病態です。症状は頚椎症性脊髄症と同様ですが、頚椎のすべりや不安定性が進行すると首が前方に垂れ下がってしまい、前方を見ることが難しくなることもあります。
加齢によって生じる腰椎の変形(骨棘形成、椎間板の膨隆、靭帯の肥厚など)により神経の通り道である脊柱管が狭小化し、馬尾神経や神経根が圧迫されることによって発症します。歩行の際にお尻から足にかけてのしびれ、痛み、しめつけ感がひどくなり歩けなくなるのですが、前かがみの姿勢でしばらく休憩するとまた歩けるようになる間欠跛行という症状が特徴的です。進行すると足の筋力低下、感覚麻痺、尿が出にくいなどの症状が出てきます。閉塞性動脈硬化症でもよく似た症状が出るので、鑑別診断として重要です。
変性すべり症は加齢性変化によって腰椎の椎間板や椎間関節に不安定性が生じることで発症する疾患です。椎体の間にすべりが生じて脊柱管狭窄を来たします。50歳代以降の女性に多く、症状は腰部脊柱管狭窄症と同様ですが、腰痛と足の痛みの両方を伴うことが特徴です。
腰椎分離症は、腰椎の関節突起間部と呼ばれる部位に骨の欠損がみられる病気で、ほとんどは成長期のスポーツによって生じる疲労骨折が原因といわれています。症状は動作時の腰痛が主ですが、加齢とともに椎体の間にすべりが生じると、腰部脊柱管狭窄症と同様に足の痛みやしびれも伴ってきます。
腰椎の椎間板変性により、椎間板が突出または脱出し馬尾神経や神経根を圧迫することによって発症します。10代後半から30歳代に多く、症状は左右どちらかのお尻から足にかけての痛みで始まり、進行すると足の筋力低下、感覚麻痺、尿が出にくいなどの症状が出てきます。
椎間板の変性や骨粗鬆性変化などの加齢性変化によって、脊柱のならびがゆがんだ状態のことを成人脊柱変形といいます。脊柱が前に曲がることを後弯、横に曲がることを側弯と呼び、これらの変形が強くなると腰痛のみならず、重心が前方や側方に傾くので、体幹バランスが不良となって長時間立ったり歩いたりすることが難しくなります。パーキンソン病の方は脊柱の後弯および側弯変形が起こりやすいです。腰椎の後弯変形が進行すると、逆流性食道炎などの消化管症状をきたし摂食が不良となる場合もあります。
腰椎圧迫骨折は、骨粗鬆症に伴って生じやすい疾患で近年増加傾向にあります。大多数の方はコルセットの着用や投薬などの保存治療にて数週間で骨がくっついて腰痛は和らぎます。しかし、骨折が癒合しない状態(偽関節)に陥ると非常に頑固や腰痛となり、椎体に異常な動きが生じると神経が圧迫されて足の痛み、しびれなどの症状が出てきます。
脊髄や馬尾神経の近くに発生する腫瘍です。神経鞘腫、髄膜腫など良性腫瘍の頻度が高いですが、腫瘍のサイズが大きくなると脊髄や馬尾神経が圧迫されて足の痛みやしびれ、足の筋力低下、感覚麻痺、尿が出にくいなどの症状が現れます。最も頻度の高い神経鞘腫では日中、体を動かしている時よりも、夜間就寝中に腰痛や足の痛みが増悪するという特徴があります。画像で偶然見つかる場合もありますが、上記の症状が出現すると保存治療は効果なく手術治療が考慮されます。
頚椎症性脊髄症や頚椎椎間板ヘルニア、頚椎後縦靭帯骨化症などに対して頚椎の前方から椎体や椎間板、靭帯を掘削して脊髄神経の圧迫を取り除く手術です。安全で確実な神経除圧のため手術用顕微鏡視下に行っています。削った部分には通常腸骨からの骨を移植して脊椎を再建し、専用の金属プレートで強固に固定して術後早期の離床を図ります。
頚椎症性脊髄症や頚椎後縦靭帯骨化症などに対して頚椎の後方から行う手術です。脊髄を後方からアーチ状に覆う骨(椎弓)に溝を作成し、左右に観音開きにして脊髄の圧迫を取り除きます。当科では、京都大学で開発されたスーチャーアンカー(糸のついた小さな固定器具)を使用して手術を行っており、従来よりも短い時間での手術が可能となりました。
すべりなど頚椎の不安定性が高度なものや後弯変形の矯正など、比較的長い範囲での頚椎固定が必要な疾患に対しては、おもに後方からの固定術を選択しています。当科では、最も強固な固定性が期待できる頚椎椎弓根スクリューを第一選択として使用しています。スクリュー設置の際には脊髄神経や血管損傷を回避する目的で脊椎ナビゲーションシステムを併用し、安全で確実な手術を行っています。
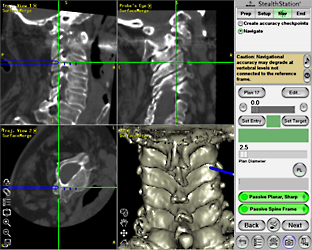
環軸関節亜脱臼や、頑固な後頭部痛の原因となる環軸関節症などが対象疾患です。また、高齢者が転倒によって生じる軸椎歯突起骨折は最近増加傾向にありますが、可能な限り本法による手術治療を行って早期離床、寝たきり防止を目指しています。手術は上位頚椎に対して後方から行い、スクリューで環椎と軸椎間を固定します。京都大学で開発されたターゲットデバイス(スクリュー設置装置)を用いて、スクリューの安全で正確な設置と出血の軽減に努めています。
椎間板や椎間関節の変性が比較的少なく腰椎の不安定性を伴わない腰部脊柱管狭窄症に対して行っています。脊椎手術の中で最もポピュラーな手技で種々の方法が報告されていますが、当科ではおもに棘突起縦割式で施行しています。本手術は腰を支える筋肉へのダメージを最小限にできるため、術後の腰痛が少ないことが大きな利点です。
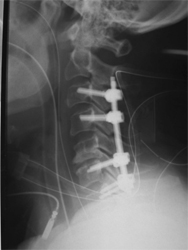
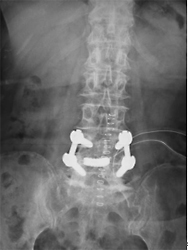
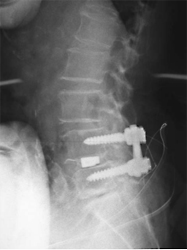
不安定性を伴ったすべり(変性すべり症、分離すべり症)や椎間孔狭窄症、再発椎間板ヘルニアなどが本手術の適応です。神経に対する除圧に加えて金属インプラントを使用して腰椎を固定します。本手術では、椎体間に充分な骨移植を併用することで、術後長期にわたって優れた安定性が得られます。当院の脊椎手術の中で最も数多く施行されている手術で、術後の臨床成績は非常に良好です。単椎間の固定であればリクリエーション程度の軽いスポーツへの復帰も可能です。
術前
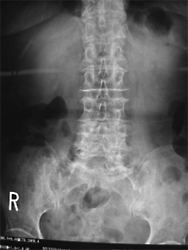
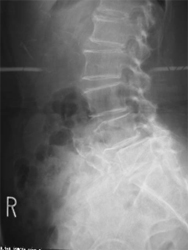
術後
腰椎椎間板ヘルニアは保存治療が原則ですが、選択的神経根ブロックが著効せず、痛みや麻痺で日常生活動作が困難となった場合には手術治療が考慮されます。手術は腰椎後方より通常は3~4cmの皮膚切開で行いますが、条件が整えば2cm未満でできる顕微鏡視下のMD法が可能です。MD法は手術の傷がとても小さく(傷のサイズは内視鏡手術と全く一緒)、筋肉に対しても低侵襲なので術後の痛みが少なく、より早期の退院が可能で社会復帰も早いことが利点です。
当科では成人脊柱変形に対する矯正固定術も積極的に行っています。変形の程度によっては胸椎から骨盤までの長い範囲を固定することもありますが、2013年より本邦に導入された、後腹膜アプローチによる腰椎側方進入椎体間固定術(OLIF法)を採用することで、手術時の出血量が著しく軽減されるなど、これまでよりも低侵襲での手術が可能となっています。本手術では、高齢の方や合併症のある患者さんでは手術による身体への負担を軽減するために、2回に分けて(1週間程度の間隔を空けて)施行することもあります。
骨粗鬆性椎体圧迫骨折後に生じた偽関節に対して施行しています。当科では、腸骨から採取した自家骨と人工骨を混合して偽関節部に充分量移植し、金属インプラントを併用する椎体形成術を行っています。疼痛緩和および日常生活動作拡大の観点から手術成績は非常に良好ですが、術後は骨粗鬆症に対する薬物治療の継続が必須です。
当科では脊髄腫瘍・馬尾神経腫瘍に対する手術も積極的に行っています。 手術用顕微鏡、術中経硬膜エコーおよび脊髄神経モニタリングを駆使して、安全かつ確実性の高い手術を行うことに努めています。過去10年間に当科で手術を施行し、神経鞘腫、髄膜腫と診断された患者さんの腫瘍再発による再手術例はなく、手術成績は非常に良好です。なお、当科では髄外の腫瘍を治療しており、髄内腫瘍は脳神経外科に紹介しています。
胸椎後縦靭帯骨化症、胸椎椎間板ヘルニア、胸椎黄色靭帯骨化症などの胸椎レベルの疾患は、一旦脊髄症状が生じると保存治療は無効なことが多く手術治療が考慮されます。当科では主に後方からの除圧固定術を行っていますが、術前の状況によっては開胸または胸膜外アプローチにて前方から施行することもあります。胸椎レベルの脊髄は他と比べて易損性が高く、術中操作や少しの体位の変化でも下肢の重篤な麻痺をきたす恐れがあります。原則として脊髄神経モニタリングを併用し、脊髄の状況を電気生理学的に常に観察しながら、神経に対する安全性に特に留意して手術を行っています。
合計 198件