診療科・部門案内
1990年以降(1990年-2015年)に、当科で根治手術を行った悪性腫瘍症例の成績は以下のとおりです。
疾患特異的5年生存率とは、当院の臨床データに基づき、手術後5年経過した時点で、患者様ががんによって死亡せず、生存されている確率を計算したものです。上記の結果が示すように、早期の段階でがんを診断し、適切な治療を行えば、大多数の症例で根治・長期生存が可能です。
ほとんどが良性腫瘍ですが、副腎ホルモンの分泌亢進により、高血圧・糖尿病等の症状の原因となります。その場合、腹腔鏡手術による腫瘍摘出が標準的な治療法です。
内視鏡手術あるいは体外衝撃波による破砕が一般的です。
体外衝撃波による破砕は通院での治療が可能です。
男性の排尿困難の主たる原因疾患です。良性疾患ですので薬物治療(交感神経αブロッカーその他)が第一選択となります。薬物治療で症状改善がなければ、内視鏡手術(PVP手術、経尿道的前立腺切除術)を行ないます。
“くしゃみや咳をすると尿がもれる”とういう症状で悩んでおられる女性は意外と多く存在します。尿道を補強する比較的簡単な手術で治療可能です。
男性の精液中の精子数が少ないと不妊になりますが、その原因の一つとして、精巣(睾丸)の静脈瘤があります。これは手術により治療可能です。
当院泌尿器科では難治性の過活動膀胱に対する治療として、2018年1月から仙骨神経刺激療法(Sacral Neuromodulation: SNMと略します)を開始し、2020年10月からはボツリヌス毒素膀胱内注入療法(ボトックス療法と略します)も始めました。
膀胱にはおしっこをためる(蓄尿)、出す(排尿)という、相反する働きがあります。蓄尿機能が障害されると昼間や夜間の頻尿、尿意切迫感(突然に起こる我慢できないような強い尿意)、尿失禁などの症状が出現しますが、特に「尿意切迫感」を伴う場合が「過活動膀胱」と呼ばれています。過活動膀胱は年齢とともに増加し、日本人では60歳代で約1割、70歳代で約2割、80歳を超えると4割近くの方が過活動膀胱の症状を持っておられるというデータがあります。
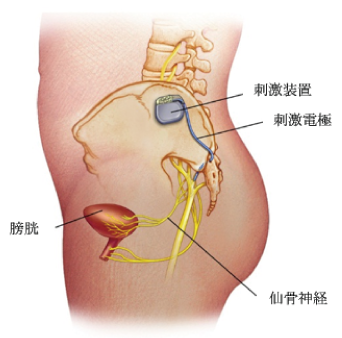
膀胱の働きは脳から脊髄を通り、膀胱へ至る神経によって調節されています。膀胱に直接作用する神経は主に仙骨領域から膀胱へ向けて分布します。この神経による調節がうまくいかなくなると、頻尿・尿意切迫感・切迫性尿失禁などの過活動膀胱症状を生じます。SNMは排泄(排尿、排便)に関係する仙骨神経に継続的に電気刺激を与え、排尿・排便症状の改善を図る治療法です。持続的に電気刺激を行うために、心臓ペースメーカーのような装置を臀部に植え込みます。欧米では1990年代から行われていますが、日本では2014年4月に便失禁に対して保険適応となり、2017年9月には難治性過活動膀胱に対しても保険診療下で行うことができるようになりました。
事前に治療効果を確認します。まず、リードと呼ばれる刺激電極を仙骨部に植え込み、体外に装着した刺激装置から約1~2週間、試験的に刺激を行います。
海外の報告では、
とされています。
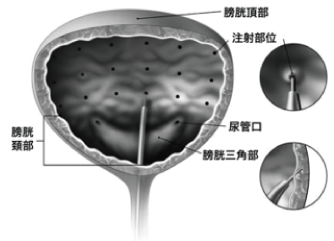
ボツリヌス菌がつくり出すA型ボツリヌス毒素という天然のタンパク質を有効成分とする薬(ボトックス)を、膀胱壁内に注入する治療です。この薬は、過活動膀胱、神経因性膀胱をはじめ、さまざまな疾患の治療薬として世界90ヵ国以上で認可されており、日本でもまぶたや顔面のけいれん、首や手足の姿勢異常などに対して使用されています。
A型ボツリヌス毒素を異常な緊張が生じている膀胱の排尿筋に直接注射すると、筋緊張が緩和されることによって症状が抑えられることから、過活動膀胱および神経因性膀胱の治療法として利用されています。
この薬の効果は2~3日で現れ、過活動膀胱では通常4~8ヵ月、神経因性膀胱では通常8~11ヵ月持続します。時間が経つにつれて徐々に効果が消失し神経の働きが回復してくるため、注射前の状態が再び現れてきます。この場合、ボトックスを再投与することによって同様の効果が期待できます。